Gråzonelymfom (GZL) – også nogle gange kaldet Mediastinal gråzonelymfom, er en meget sjælden og aggressiv undertype af B-celle non-Hodgkin-lymfom. Aggressiv betyder, at den vokser meget hurtigt og har potentiale til at sprede sig i hele din krop. Det sker, når en specialiseret type hvide blodlegemer kaldet B-celle lymfocytter muterer og bliver kræftfremkaldende.
B-celle lymfocytter (B-celler) er en vigtig del af vores immunsystem. De støtter andre immunceller til at arbejde effektivt og danner antistoffer til at hjælpe med at bekæmpe infektion og sygdom.
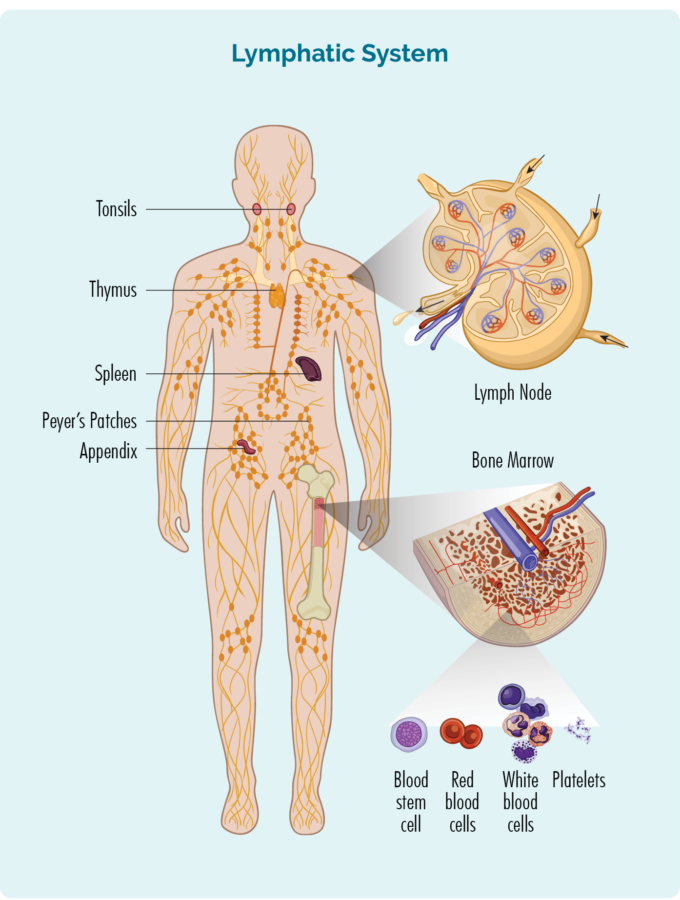
Lymfekarsystemet
Men i modsætning til andre blodceller lever de normalt ikke i vores blod, men i stedet i vores lymfesystem, som omfatter vores:
- lymfeknuder
- lymfekar og lymfevæske
- thymus
- milt
- lymfoidt væv (såsom Peyer's Patches, der er grupper af lymfocytter i vores tarme og andre områder af vores krop)
- bilag
- mandler
Oversigt over gråzonelymfom
Gråzonelymfom (GZL) er en aggressiv sygdom, som kan være svær at behandle. Det kan dog kureres med standardbehandling.
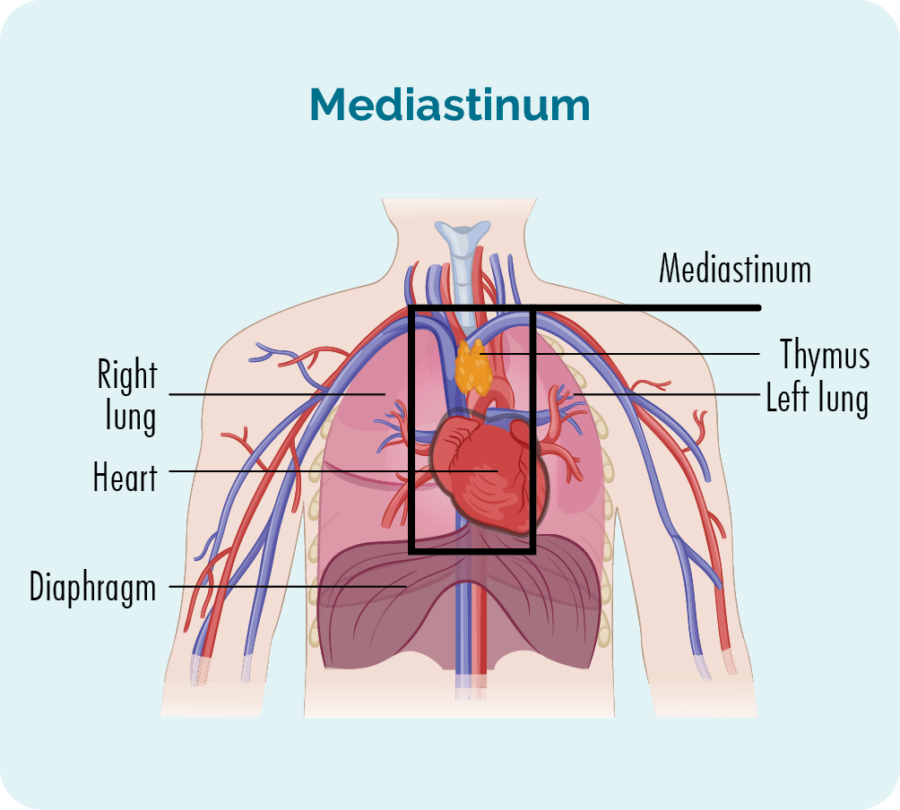
GZL starter i midten af dit bryst i et område kaldet mediastinum. Det menes, at de B-celler, der bor i din thymus (tymiske B-celler), gennemgår ændringer, der gør dem kræftfremkaldende. Men fordi B-celler kan rejse til enhver del af vores krop, kan GZL også spredes til andre dele af din krop.
Grunden til, at den kaldes Gray Zone er, at den har træk fra både Hodgkin og Non-Hodgkin lymfom, hvilket gør det lidt midt i disse to hovedklasser af lymfom og sværere at diagnosticere præcist.
Hvem får gråzone lymfom?
Gråzonelymfom kan påvirke alle uanset alder eller race. Men det er mere almindeligt hos personer i alderen mellem 20 og 40 år og er lidt mere almindeligt hos mænd end hos kvinder.
Vi ved stadig ikke, hvad der forårsager de fleste undertyper af lymfom, og dette gælder også for GZL. Det menes, at personer, der har haft en infektion med Epstein-Barr-virus – den virus, der forårsager kirtelfeber, kan have øget risiko for at udvikle GZL, men personer, der ikke har haft infektionen, kan også få GZL. Så selvom virussen kan øge din risiko, er det ikke årsagen til GZL. For mere information om risikofaktorer og årsager, se linket nedenfor.
Symptomer på gråzonelymfom
De første bivirkninger, du kan bemærke, er ofte en klump, der kommer op i brystet (en tumor forårsaget af en hævede thymus eller lymfeknuder, når de fyldes med kræftlymfomceller). Du kan også:
- har problemer med at trække vejret
- bliver let forpustet
- opleve ændringer i din stemme og lyden hæs
- føler smerte eller tryk i brystet.
Dette sker, når tumoren bliver større og begynder at lægge pres på dine lunger eller luftveje.
Generelle symptomer på lymfom
Nogle symptomer er almindelige i alle typer lymfomer, så du kan også få nogen af følgende symptomer:
Hævede lymfeknuder, der ser ud eller føles som en klump under huden, ofte i nakke, armhuler eller lyske.
Træthed – ekstrem træthed forbedres ikke af hvile eller søvn.
Tab af appetit - vil ikke spise.
Kløende hud.
Blødning eller blå mærker mere end normalt.
B-symptomer.

Diagnose og stadieinddeling af gråzone lymfom (GZL)
Når din læge mener, at du muligvis har lymfom, vil de organisere en række vigtige tests. Disse tests vil enten bekræfte eller udelukke lymfom som årsag til dine symptomer.
Blood tests
Blodprøver tages, når du forsøger at diagnosticere dit lymfom, men også under hele din behandling for at sikre, at dine organer fungerer korrekt og kan klare behandlingen.
biopsier
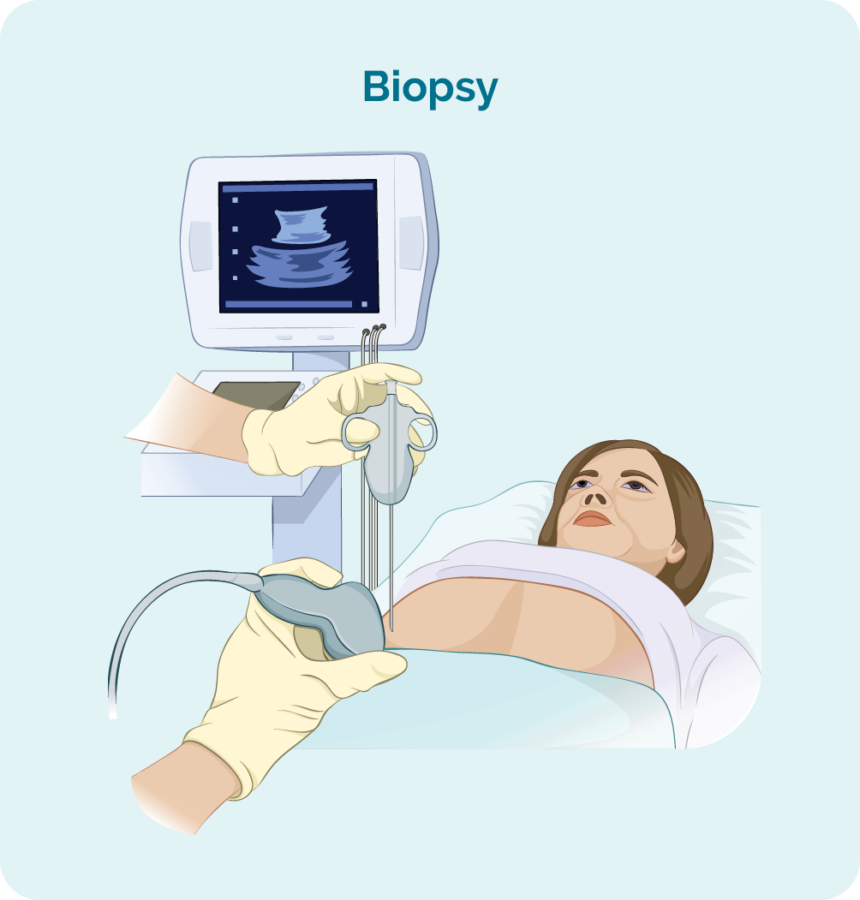
Du skal have en biopsi for at få en sikker diagnose af lymfom. En biopsi er en procedure til at fjerne en del af eller hele en berørt lymfeknude og/eller en knoglemarvsprøve. Biopsien bliver derefter kontrolleret af forskere i et laboratorium for at se, om der er ændringer, der hjælper lægen med at diagnosticere GZL.
Når du får en biopsi, kan du få lokalbedøvelse eller generel anæstesi. Dette vil afhænge af typen af biopsi og hvilken del af din krop den er taget fra. Der er forskellige typer biopsier, og du kan have brug for mere end én for at få den bedste prøve.
Kerne- eller finnålsbiopsi
Kernebiopsier eller fine nålebiopsier tages for at fjerne en prøve af hævede lymfeknuder eller tumorer for at kontrollere for tegn på GZL.
Din læge vil normalt bruge en lokalbedøvelse til at bedøve området, så du ikke føler nogen smerte under proceduren, men du vil være vågen under denne biopsi. De vil derefter sætte en nål ind i den hævede lymfeknude eller klump og fjerne en prøve af væv.
Hvis din hævede lymfeknude eller klump er dybt inde i din krop, kan biopsien udføres ved hjælp af ultralyd eller specialiseret røntgenvejledning (billeddannelse).
Du kan få en generel bedøvelse for dette (hvilket får dig til at sove i et stykke tid). Du kan også have et par sting bagefter.
Core nåle biopsier tager en større prøve end en fin nål biopsi, så er en bedre mulighed, når du forsøger at diagnosticere lymfom.
Stadieinddeling af lymfom
Når du ved, at du har gråzonelymfom, vil din læge gerne lave flere tests for at se, om lymfomet kun er i dit mediastinum, eller om det har spredt sig til andre dele af din krop. Disse tests kaldes iscenesættelse.
Andre test vil se på, hvor forskellige dine lymfomceller er fra dine normale B-celler, og hvor hurtigt de vokser. Dette kaldes karaktergivning.
Klik på overskrifterne nedenfor for at lære mere.
Staging refererer til, hvor meget af din krop, der er påvirket af dit lymfom, eller hvor langt det har spredt sig fra, hvor det først startede.
B-celler kan rejse til enhver del af din krop. Det betyder, at lymfomceller (de kræftformede B-celler) også kan rejse til enhver del af din krop. Du skal have flere tests for at finde disse oplysninger. Disse tests kaldes iscenesættelsestest, og når du får resultater, vil du finde ud af, om du har trin et (I), fase to (II), fase tre (III) eller fase fire (IV) GZL.
Dit stadium af GZL vil afhænge af:
- Hvor mange områder af din krop har lymfom
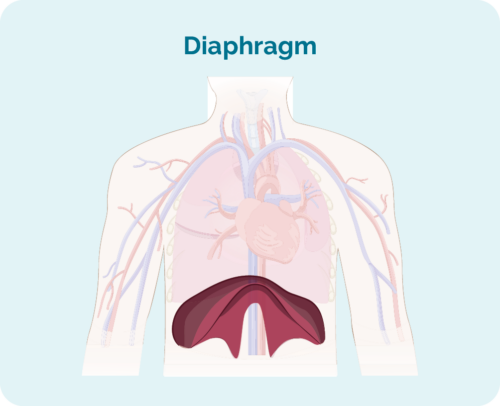
- Hvor lymfomet er inklusive, hvis det er over, under eller på begge sider af din membran (en stor, kuppelformet muskel under brystkassen, der adskiller dit bryst fra din mave)
- Om lymfomet har spredt sig til din knoglemarv eller andre organer såsom lever, lunger, hud eller knogler.
Stadier I og II kaldes 'tidligt eller begrænset stadium' (der involverer et begrænset område af din krop).
Trin III og IV kaldes 'avanceret stadium' (mere udbredt).
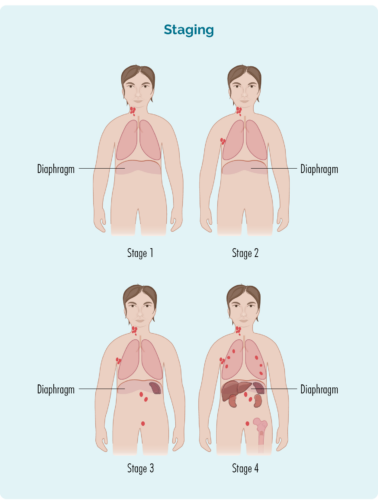
Stage 1 | et lymfeknudeområde er påvirket, enten over eller under mellemgulvet |
Stage 2 | to eller flere lymfeknudeområder er påvirket på samme side af mellemgulvet |
Stage 3 | mindst ét lymfeknudeområde over og mindst ét lymfeknudeområde under mellemgulvet er påvirket |
Stage 4 | lymfom er i flere lymfeknuder og har spredt sig til andre dele af kroppen (f.eks. knogler, lunger, lever) |
Ekstra iscenesættelsesinformation
Din læge kan også tale om dit stadium ved hjælp af et bogstav, såsom A,B, E, X eller S. Disse bogstaver giver mere information om de symptomer, du har, eller hvordan din krop bliver påvirket af lymfomet. Alle disse oplysninger hjælper din læge med at finde den bedste behandlingsplan for dig.
Brev | Betydning | Vigtighed |
A eller b |
|
|
E & X |
|
|
S |
|
(Din milt er et organ i dit lymfesystem, der filtrerer og renser dit blod, og er et sted, hvor dine B-celler hviler og danner antistoffer) |
Test til iscenesættelse
For at finde ud af, hvilken fase du har, kan du blive bedt om at få nogle af følgende iscenesættelsestests:
Computertomografi (CT) -scanning
Disse scanninger tager billeder af indersiden af dit bryst, mave eller bækken. De giver detaljerede billeder, der giver mere information end et almindeligt røntgenbillede.
Positron emission tomografi (PET) scanning
Dette er en scanning, der tager billeder af indersiden af hele din krop. Du vil blive givet noget medicin, som kræftceller - såsom lymfomceller absorberer. Den medicin, der hjælper PET-scanningen med at identificere, hvor lymfomet er, og størrelsen og formen ved at fremhæve områder med lymfomceller. Disse områder kaldes nogle gange "varme".
Lumbal punktering
En lumbalpunktur er en procedure, der udføres for at kontrollere, om lymfomet har spredt sig til din central nervesystem (CNS), som omfatter din hjerne, rygmarv og et område omkring dine øjne. Du bliver nødt til at holde dig meget stille under proceduren, så babyer og børn kan få en generel bedøvelse for at få dem til at sove, mens proceduren udføres. De fleste voksne har kun brug for en lokalbedøvelse til proceduren for at bedøve området.
Din læge vil stikke en nål ind i din ryg og tage en lille smule væske ud kaldet "cerebral spinalvæske" (CSF) fra omkring din rygmarv. CSF er en væske, der virker lidt som en støddæmper til dit CNS. Det bærer også forskellige proteiner og infektionsbekæmpende immunceller såsom lymfocytter for at beskytte din hjerne og rygmarv. CSF kan også hjælpe med at dræne ekstra væske, du måtte have i din hjerne eller omkring din rygmarv, for at forhindre hævelse i disse områder.
CSF-prøven vil derefter blive sendt til patologi og kontrolleret for tegn på lymfom.
Knoglemarvsbiopsi
- Knoglemarvsaspirat (BMA): denne test tager en lille mængde af den væske, der findes i knoglemarvsrummet.
- Knoglemarvsaspirat trefin (BMAT): denne test tager en lille prøve af knoglemarvsvævet.

Prøverne sendes derefter til patologi, hvor de kontrolleres for tegn på lymfom.
Processen for knoglemarvsbiopsier kan variere afhængigt af, hvor du får din behandling, men vil normalt omfatte en lokalbedøvelse for at bedøve området.
På nogle hospitaler kan du få let sedation, som hjælper dig med at slappe af og kan forhindre dig i at huske proceduren. Men mange mennesker har ikke brug for dette og kan i stedet have en "grøn fløjte" at sutte på. Denne grønne fløjte har en smertestillende medicin (kaldet Penthrox eller methoxyfluran), som du bruger efter behov under hele proceduren.
Sørg for at spørge din læge, hvad der er tilgængeligt for at gøre dig mere komfortabel under proceduren, og tal med dem om, hvad du tror vil være den bedste løsning for dig.
Mere information om knoglemarvsbiopsier kan findes på vores hjemmeside her
Dine lymfomceller har et andet vækstmønster og ser anderledes ud end normale celler. Graden af dit lymfom er, hvor hurtigt dine lymfomceller vokser, hvilket påvirker måden at se ud under et mikroskop. Karaktererne er karaktererne 1-4 (lav, middel, høj). Hvis du har et lymfom af højere grad, vil dine lymfomceller se mest anderledes ud end normale celler, fordi de vokser for hurtigt til at udvikle sig ordentligt. En oversigt over karaktererne er nedenfor.
- G1 – lav kvalitet – dine celler ser tæt på normale, og de vokser og spreder sig langsomt.
- G2 – mellemklasse – dine celler begynder at se anderledes ud, men nogle normale celler eksisterer, og de vokser og spreder sig med en moderat hastighed.
- G3 – høj kvalitet – dine celler ser ret anderledes ud med nogle få normale celler, og de vokser og spreder sig hurtigere.
- G4 – høj kvalitet – dine celler ser mest anderledes ud end normalt, og de vokser og spreder sig hurtigst.
Alle disse oplysninger tilføjer det hele billede, som din læge opbygger for at hjælpe med at beslutte den bedste type behandling for dig.
Det er vigtigt, at du taler med din læge om dine egne risikofaktorer, så du kan få en klar idé om, hvad du kan forvente af dine behandlinger.
Venter på resultater
At vente på dine resultater kan være en stressende og bekymrende tid. Det er vigtigt at tale om, hvordan du har det. Hvis du har en betroet ven eller et familiemedlem, kan det være godt at tale med dem. Men hvis du ikke føler, at du kan tale med nogen i dit personlige liv, så tal med din lokale læge, de kan hjælpe med at organisere rådgivning eller anden støtte, så du ikke er alene, mens du går igennem ventetider og behandling for GZL.
Du kan også kontakte vores lymfomsygeplejersker ved at klikke på knappen Kontakt os nederst på skærmen. Eller hvis du er på Facebook og gerne vil forbinde andre patienter, der lever med lymfekræft, kan du tilmelde dig vores Lymfom Down Under .
Før du starter behandlingen
Gråzonelymfom er aggressivt og kan spredes hurtigt, så du bliver nødt til at starte behandlingen kort efter, at du er diagnosticeret. Der er dog nogle ting, du skal overveje, inden du starter behandlingen.
Fertilitet
Nogle behandlinger for lymfom kan påvirke din fertilitet, hvilket gør det sværere at blive gravid eller få en anden gravid. Dette kan ske med flere forskellige typer af kræftbehandlinger, herunder:
- kemoterapi
- strålebehandling (når det også er dit bækken)
- antistofbehandlinger (monoklonale antistoffer og immun checkpoint-hæmmere)
- stamcelletransplantationer (på grund af den højdosis kemoterapi, du skal bruge før transplantationen).
Spørgsmål at stille din læge
Behandling af gråzone lymfom (GZL)
Din læge vil overveje alle de oplysninger, de har, når de beslutter sig for de bedste behandlingsmuligheder at tilbyde dig. Disse vil omfatte:
- undertypen og stadiet af dit lymfom
- eventuelle symptomer du får
- din alder og generelle velbefindende
- andre medicinske problemer, du har, og behandlinger, du måtte have for dem
- dine præferencer, når du har alle de oplysninger, du har brug for, og har haft tid til at stille spørgsmål.
Fælles behandlingsmuligheder du kan blive tilbudt
- DA-EPOCH-R (dosisjusteret kemoterapi inklusive etoposid, vincristin, cyclophosphamid og doxorubicin, et monoklonalt antistof kaldet rituximab og et steroid kaldet prednisolon).
- Strålebehandling (normalt efter kemoterapi).
- Autolog stamcelletransplantation (en stamcelletransplantation med dine egne stamceller). Dette kan planlægges efter din kemoterapi holde dig i remission længere og muligvis stoppe lymfomet med at komme tilbage (tilbagefaldende).
- Clinisk forsøg
Patientundervisning inden du starter behandlingen
Når du og din læge har besluttet dig for den bedste behandlingsmulighed, vil du blive informeret om den specifikke behandling, herunder risici og fordele ved behandlingen, de bivirkninger, du skal holde øje med og rapportere til dit medicinske team, og hvad du kan forvente fra behandlingen.
Lægeteamet, lægen, kræftsygeplejersken eller farmaceuten skal give oplysninger om:
- Hvilken behandling vil du få.
- Almindelige og alvorlige bivirkninger, du kan få.
- Hvornår skal du kontakte din læge eller sygeplejerske for at rapportere bivirkninger eller bekymringer.
- Kontaktnumre, og hvor man kan møde op i nødstilfælde 7 dage om ugen og 24 timer i døgnet.
Almindelige bivirkninger ved behandlingen
Der er mange forskellige bivirkninger ved kræftbehandling, og disse afhænger af, hvilken type behandling du har. Din behandlende læge og/eller kræftsygeplejerske kan forklare bivirkningerne af din specifikke behandling. Nogle af de mere almindelige bivirkninger ved behandlinger er angivet nedenfor. Du kan lære mere om dem ved at klikke på dem.
- Anæmi (lavt antal røde blodlegemer, der transporterer ilt rundt i din krop)
- Trombocytopeni (lave blodplader, der hjælper din blodpropper til at stoppe blå mærker og blødninger)
- Neutropeni (lavt antal hvide blodlegemer, der hjælper med at bekæmpe infektion)
- Mundsår og sår
- Hårtab (alopeci)
- Kvalme og opkast
- Diarré eller forstoppelse
- Træthed (træthed eller mangel på energi)
- Perifer neuropati (ændringer til fornemmelser i dine hænder, fødder, kønsorganer)
- Nedsat fertilitet.
Andenlinjebehandling for recidiverende eller refraktær GZL
Efter behandlingen vil du sandsynligvis gå i remission. Remission er en periode, hvor du ikke har nogen tegn på GZL tilbage i din krop, eller når GZL er under kontrol og ikke kræver behandling. Remission kan vare i mange år, men nogle gange kan GZL få tilbagefald (komme tilbage). Hvis dette sker, har du brug for mere behandling. Den næste behandling, du har, vil være en andenlinjes behandling.
I sjældnere tilfælde opnår du muligvis ikke remission med din førstelinjebehandling. Når dette sker, kaldes lymfomet "refraktært". Hvis du har refraktær GZL, vil din læge gerne prøve en anden type behandling. Også dette kaldes andenlinjebehandling, og mange mennesker vil stadig reagere godt på andenlinjebehandling.
Målet med andenlinjebehandling er at sætte dig i remission (igen) og kan omfatte forskellige typer kemoterapi, immunterapi, målrettet terapi eller stamcelletransplantation.
Hvordan din andenlinjebehandling afgøres
På tidspunktet for tilbagefald vil valget af behandling afhænge af flere faktorer, herunder:
- Hvor længe var du i remission
- Dit generelle helbred og din alder
- Hvilken GZL-behandling/-er du tidligere har modtaget
- Dine præferencer.
Kliniske forsøg
Det anbefales, at du, når som helst du skal starte nye behandlinger, spørger din læge om kliniske forsøg, du kan være berettiget til. Kliniske forsøg er vigtige for at finde ny medicin eller kombinationer af medicin for at forbedre behandlingen af GZL i fremtiden.
De kan også tilbyde dig en chance for at prøve en ny medicin, kombination af medicin eller andre behandlinger, som du ikke ville være i stand til at få uden for forsøget.
Der er mange behandlinger og nye behandlingskombinationer, der i øjeblikket testes i kliniske forsøg rundt om i verden for patienter med både nydiagnosticeret og recidiverende GZL.
Hvad kan man forvente, når behandlingen er færdig
Når du er færdig med din behandling, vil din hæmatolog stadig gerne se dig regelmæssigt. Du vil få regelmæssige kontroller, herunder blodprøver og scanninger. Hvor ofte du får disse tests, afhænger af din individuelle situation, og din hæmatolog vil være i stand til at fortælle dig, hvor ofte de ønsker at se dig.
Det kan være en spændende tid eller en stressende tid, når du er færdig med behandlingen – nogle gange begge dele. Der er ingen rigtig eller forkert måde at føle på. Men det er vigtigt at tale om dine følelser og hvad du har brug for med dine kære.
Support er tilgængelig, hvis du har svært ved at klare afslutningen af behandlingen. Tal med dit behandlende team - din hæmatolog eller kræftsygeplejerske, da de muligvis kan henvise dig til rådgivning på hospitalet. Din lokale læge (praktiserende læge – praktiserende læge) kan også hjælpe med dette.
Lymfomsygeplejersker
Du kan også give en af vores lymfomsygeplejersker eller e-mail. Bare klik på knappen "Kontakt os" nederst på skærmen for at få kontaktoplysninger.
Senvirkninger
Nogle gange kan en bivirkning fra behandlingen fortsætte eller udvikle sig måneder eller år efter, du er færdig med behandlingen. Dette kaldes en sen virkning. Det er vigtigt at rapportere eventuelle senfølger til dit lægeteam, så de kan gennemgå dig og rådgive dig om, hvordan du bedst håndterer disse bivirkninger. Nogle senfølger kan omfatte:
- Ændringer i din hjerterytme eller struktur
- Effekter på dine lunger
- Perifer neuropati
- Hormonelle ændringer
- Humørsvingninger.
Hvis du oplever nogen af disse senfølger, kan din hæmatolog eller praktiserende læge anbefale dig at se en anden specialist for at håndtere disse bivirkninger og forbedre din livskvalitet. Det er dog vigtigt at rapportere alle nye eller varige virkninger så tidligt som muligt for de bedste resultater.
Survivorship - At leve med og efter kræft
En sund livsstil eller nogle positive livsstilsændringer efter behandling kan være en stor hjælp til din restitution. Der er mange ting, du kan gøre for at hjælpe dig med at leve godt med GZL.
Mange mennesker oplever, at efter en kræftdiagnose eller behandling, ændres deres mål og prioriteter i livet. At få at vide, hvad din 'nye normal' er, kan tage tid og være frustrerende. Forventninger til din familie og venner kan være anderledes end dine. Du kan føle dig isoleret, træt eller en række forskellige følelser, der kan ændre sig hver dag.
Hovedmål efter behandling for din GZL
- være så aktiv som muligt i dit arbejde, din familie og andre livsroller
- mindske bivirkninger og symptomer på kræften og dens behandling
- identificere og håndtere eventuelle sene bivirkninger
- hjælpe med at holde dig så selvstændig som muligt
- forbedre din livskvalitet og bevare et godt mentalt helbred.
Forskellige former for kræftrehabilitering kan anbefales til dig. Dette kan betyde en hvilken som helst af en bred vifte af tjenester som:
- fysioterapi, smertebehandling
- ernærings- og træningsplanlægning
- følelsesmæssig, karrieremæssig og økonomisk rådgivning.
Det kan også hjælpe at tale med din lokale læge om, hvilke lokale wellness-programmer, der er tilgængelige for folk, der kommer sig efter en kræftdiagnose. Mange lokale områder kører trænings- eller sociale grupper eller andre wellness-programmer for at hjælpe dig med at komme tilbage til dit selv før behandlingen.
Resumé
- Gråzonelymfom (GZL) er undertype af Non-Hodgkin-lymfom med træk af både Hodgkin- og Non-Hodgkin-lymfom.
- GZL begynder i din mediastinum (midt på brystet), men kan spredes til enhver del af din krop.
- Symptomer kan skyldes unormal vækst af B-celler, der udvider sig i din thymus eller lymfeknuder i dit bryst, og lægger pres på dine lunger eller luftveje.
- Nogle symptomer er almindelige i de fleste typer lymfomer - B-symptomer skal altid rapporteres til dit lægeteam
- Der er forskellige typer behandling for GZL, og din læge vil fortælle dig de bedste muligheder for din situation.
- Bivirkninger kan påbegyndes kort efter, at du starter behandlingen, men du kan også få senfølger. Både tidlige og sene virkninger bør rapporteres til dit lægeteam til gennemgang.
- Selv trin 4 GZL kan ofte helbredes, selvom du muligvis har brug for mere end én type behandling for at opnå dette.
- Spørg din læge, hvad dine chancer for at blive helbredt er.
- Du er ikke alene, specialist eller lokal læge (praktiserende læge) kan hjælpe med at forbinde dig med forskellige tjenester og support. Du kan også kontakte vores lymfomsygeplejersker ved at klikke på knappen Kontakt os nederst på denne side.

